Onühhomükoos on kõige levinum küünehaigus. 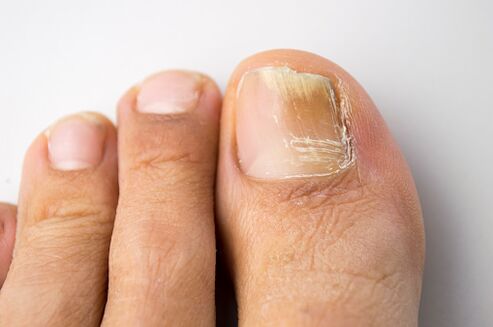 On kindlaks tehtud, et 50% juhtudest küüneplaatide muutused on seotud mükootilise infektsiooniga. Venemaal ja välisriikides läbi viidud epidemioloogilised uuringud on näidanud onühhomükoosi kõrget esinemissagedust, mis ulatus elanikkonnas 2–13%. Onühhomükoosi tekkerisk on suurim vanematel patsientidel. Näiteks üle 70-aastastel inimestel võib jalgade onühhomükoosi levimus olla 50% või rohkem. Arvatakse, et seda soodustab küüneplaatide aeglane kasv, eakate perifeerse ja põhivereringe häired. Onühhomükoosi esinemissagedust tuvastatakse ka immuunpuudulikkusega patsientidel (sh AIDS-iga patsientidel) ja suhkurtõvega patsientidel.
On kindlaks tehtud, et 50% juhtudest küüneplaatide muutused on seotud mükootilise infektsiooniga. Venemaal ja välisriikides läbi viidud epidemioloogilised uuringud on näidanud onühhomükoosi kõrget esinemissagedust, mis ulatus elanikkonnas 2–13%. Onühhomükoosi tekkerisk on suurim vanematel patsientidel. Näiteks üle 70-aastastel inimestel võib jalgade onühhomükoosi levimus olla 50% või rohkem. Arvatakse, et seda soodustab küüneplaatide aeglane kasv, eakate perifeerse ja põhivereringe häired. Onühhomükoosi esinemissagedust tuvastatakse ka immuunpuudulikkusega patsientidel (sh AIDS-iga patsientidel) ja suhkurtõvega patsientidel.
Sageli peavad patsiendid ja mõned arstid onühhomükoosi eranditult esteetiliseks probleemiks. Kuid see on tõsine haigus, mis esineb krooniliselt ja võib immuunpuudulikkuse või endokriinsete haiguste dekompensatsiooni korral põhjustada naha ja selle lisandite laialdast mükoosi. Onühhomükoosiga kaasnevad sageli rasked tüsistused, nagu diabeetiline jalg, jäsemete krooniline erüsiipel, lümfostaas ja elevantiaas. Tsütostaatilist või immunosupressiivset ravi saavatel patsientidel võib haigus põhjustada invasiivsete mükooside teket. Seetõttu on onühhomükoosi ravi vajalik ja seda tuleks läbi viia õigeaegselt.
Veel mõnikümmend aastat tagasi oli onühhomükoosi ravi töömahukas, pikk ja vähetõotav. Naha ja selle lisandite seenhaiguste raviks kasutatavaid ravimeid iseloomustas madal efektiivsus ja kõrge toksilisus. Positiivse tulemuse saavutamiseks oli vaja pikaajalist ravi või ravimite annuse suurendamist, millega sageli kaasnesid rasked tüsistused. Mõned ravimeetodid olid patsientide jaoks potentsiaalselt eluohtlikud. Näiteks röntgenteraapia, talliumi ja elavhõbeda kasutamine põhjustas patsientidel nahavähi, aju- ja siseorganite haiguste tekke.
Väga tõhusate ja madala toksilisusega antimükootiliste ravimite ilmumine on oluliselt hõlbustanud naha ja selle lisandite seenhaiguste ravi. Uute antimükootikumide kasutamise tulemused ei olnud aga rahuldavad. Kontrollitud kliinilised uuringud on näidanud, et süsteemsete antimükootikumide efektiivsus pärast ravi on 40–80% ja 5 aasta pärast - 14–50%. Samal ajal suureneb onühhomükoosi ravi efektiivsus keerukate ravimeetodite kasutamisel, mis hõlmavad etiotroopsete ravimite ja patogeneesi mõjutavate ainete kasutamist. Samuti leiti Euroopa riikides läbiviidud kliiniliste uuringute tulemusena, et onühhomükoosi ravi efektiivsust saab tõsta keskmiselt 15% süsteemse toimega antimükootikumide ja amorolfiini sisaldava seenevastase laki kombineerimisel.
Ravi
Onühhomükoosi raviks kasutatakse ravimeid, mis erinevad keemilise koostise, toimemehhanismi, farmakokineetika ja seenevastase toime spektri poolest. Nende ühine omadus on spetsiifiline mõju patogeensetele seentele. Sellesse rühma kuuluvad asoolid (itrakonasool, flukonasool, ketokonasool), allüülamiinid (terbinafiin, naftifiin), griseofulviin, amorolfiin, tsüklopiroks. Onühhomükoosi raviks kasutatakse süsteemseid ravimeid, mis kuuluvad asooli rühma - itrakonasool, flukonasool, samuti allüülamiini rühma - terbinafiin. Griseofulviini ja ketokonasooli ei määrata praegu onühhomükoosi raviks madala efektiivsuse ja kõrvaltoimete suure riski tõttu. Onühhomükoosi väliste ainetena kasutatakse amorolfiini ja tsüklopiroksi sisaldavaid lakke ja lahuseid.
Allüülamiinid on sünteetilised antimükootikumid. Allüülamiinid toimivad peamiselt dermatomütseedidele, samas kui neil on fungitsiidne toime. Nende toimemehhanism on inhibeerida ensüümi skvaleenepoksidaasi, mis osaleb dermatomütseedi rakumembraani peamise struktuurikomponendi ergosterooli sünteesis. Allüülamiinide hulka kuuluvad terbinafiin ja naftifiin.
Allüülamiinid on aktiivsed enamiku dermatomütseedide (Epidermophyton spp., Trichophyton spp., Microsporum spp., Malassezia spp.), kromomükoosi põhjustaja ja mõnede teiste seente vastu.
Terbinafiini suukaudse manustamise näidustused on onühhomükoos, naha dermatomükoosi tavalised vormid, peanaha mükoos, kromomükoos. Näidustused terbinafiini ja naftifiini välispidiseks kasutamiseks hõlmavad piiratud nahakahjustusi mükoosidest, pityriasis versicolorist ja naha kandidoosist. Terbinafiinil on kõrge biosaadavus ja see imendub seedetraktist hästi sõltumata toidu tarbimisest. Kõrgetes kontsentratsioonides koguneb ravim naha sarvkihti, küüneplaatidesse, juustesse ning eritub koos higi- ja rasunäärmete eritistega. Terbinafiini imendumine paikselt manustatuna on alla 5%, naftifiini - 4-6%. Terbinafiini ja naftifiini kontsentratsioon nahas ja selle lisandites ületab oluliselt peamiste dermatomükoosi patogeenide MIC-i. Terbinafiini annustamisskeemi korrigeerimine võib osutuda vajalikuks, kui seda kombineeritakse indutseerijate (rifampitsiin) või mikrosomaalsete maksaensüümide inhibiitoritega (tsimetidiin), kuna esimesed suurendavad selle kliirensit ja teised vähendavad seda.
Arvukate kontrollitud mitmekeskuseliste võrdlevate kliiniliste uuringute tulemusena leiti, et terbinafiin on onühhomükoosi ravis kõige tõhusam antimükootikum.
Terbinafiin kasutatakse laialt levinud nahakahjustuste, onühhomükoosi, kromomükoosi korral, sellistel juhtudel määratakse terbinafiin suu kaudu. Terbinafiin on valikravim onühhomükoosi ravis, kuna see on kõige tõhusam onühhomükoosi peamiste põhjustajate – dermatomükeetide – vastu. Allüülamiinide kasutamise vastunäidustused on allergilised reaktsioonid allüülamiinide rühma ravimitele, rasedus, imetamine, alla 2-aastane vanus, maksahaigused, millega kaasneb maksafunktsiooni häire (transaminaaside aktiivsuse suurenemine).
Asoolid - suurim sünteetiliste antimükootikumide rühm. 1984. aastal võeti praktikas kasutusele esimene süsteemne seenevastane ravim asoolirühmast ketokonasool, 1990. aastal flukonasool ja 1992. aastal itrakonasool.
Süsteemsete ravimitena kasutatavatel asoolidel on valdavalt fungistaatiline toime. Asoolide oluline eelis teiste ravimite ees on nende laialdane seenevastase toime spekter. Itrakonasool on in vitro aktiivne enamiku onühhomükoosi patogeenide – dermatomütseedide (Epidermophyton spp., Trichophyton spp., Microsporum spp.), Candida spp. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae jt), Aspergillus spp., Fusarium spp., S. Shenckii jt. Flukonasool on aktiivne dermatomütseedide (Epidermophyton spp., Trichophyton Capsid spp. ja Microappsporum spp.) vastu. (C. albicans, C. parapsilosis, C. tropicalis, C. lusitaniae jt), kuid ei mõjuta Aspergillus spp., Scopulariopsis spp., Scedosporium spp.
Erinevate asoolide farmakokineetika on erinev. Flukonasool (90%) imendub seedetraktist hästi. Itrakonasooli heaks imendumiseks on vajalik normaalne happesuse tase. Kui neid ravimeid kasutaval patsiendil on madal happesus, väheneb nende imendumine ja sellest tulenevalt biosaadavus. Itrakonasooli lahuse imendumine on suurem kui itrakonasooli kapslite oma. Itrakonasooli kapsleid tuleb võtta koos toiduga ja itrakonasooli lahust tühja kõhuga.
Itrakonasool metaboliseerub maksas ja eritub organismist seedetrakti kaudu. Seda eritavad väikestes kogustes ka rasu- ja higinäärmed. Flukonasool metaboliseerub osaliselt ja eritub peamiselt muutumatul kujul neerude kaudu (80%).
Itrakonasool interakteerub paljude ravimitega. Ketokonasooli ja itrakonasooli biosaadavus väheneb antatsiidide, antikolinergiliste ravimite, H2-blokaatorite, prootonpumba inhibiitorite ja didanosiini võtmisel. Itrakonasool on aktiivne tsütokroom P450 isoensüümide inhibiitor ja võib muuta paljude ravimite metabolismi. Flukonasool mõjutab ravimi metabolismi vähemal määral. Asoolide võtmine koos terfenadiini, astemisooli, tsisapriidi, kinidiiniga on vastuvõetamatu, kuna võivad tekkida surmavad ventrikulaarsed arütmiad. Asoolide ja suukaudsete diabeediravimite samaaegne kasutamine nõuab pidevat vere glükoosisisalduse jälgimist, kuna võib tekkida hüpoglükeemia. Kumariini ja asoolide rühma kaudsete antikoagulantide võtmisega võib kaasneda hüpokoagulatsioon ja verejooks; seetõttu on vajalik hemostaasi kontroll. Itrakonasool võib suurendada tsüklosporiini ja digoksiini ning flukonasooli - teofülliini kontsentratsiooni veres ja põhjustada toksilise toime teket. Vajalik on annuse kohandamine ja ravimi kontsentratsiooni pidev jälgimine veres. Itrakonasooli kombineeritud kasutamine lovastatiini, simvastatiini, rifampitsiini, isoniasiidi, karbamasepiini, tsimetidiini, klaritromütsiini ja erütromütsiiniga on vastunäidustatud. Flukonasooli ei tohi kasutada koos isoniasiidi ja terfenadiiniga.
Itrakonasool kasutatakse dermatomükoosi (jalaseene, trikofütoos, mikrospooria), pityriasis versicolor, naha, küünte ja limaskestade kandidoosi, söögitoru, vulvovaginaalse kandidoosi, krüptokokoos, aspergilloos, feohifomükoosi, sporomükoosi, endemomükoosi ennetamise, AIDSi puhul.
Flukonasool kasutatakse generaliseerunud kandidoosi, invasiivse kandidoosi kõikide vormide, sealhulgas immuunpuudulikkusega patsientidel, suguelundite kandidoosi, naha, selle lisandite ja limaskestade kandidoosi raviks. Viimasel ajal kasutatakse flukonasooli ohutuse ja hea talutavuse tõttu üha enam nii naha kui ka selle lisandite (küüned ja juuksed) kahjustusega dermatomükoosiga patsientide raviks.
Amorolfiin sisaldub onühhomükoosi raviks kasutatava laki koostises. Amorolfiini toimemehhanism on seene rakumembraani põhikomponendi ergosterooli sünteesi rikkumine. Sellel on fungistaatiline ja fungitsiidne toime. Sellel on lai toimespekter. Amorolfiini kontsentratsioon küüneplaadis ületab oluliselt peamiste dermatomükoosi patogeenide MIC 7 päeva jooksul. Seetõttu võib ravimit kasutada mitte rohkem kui 1–2 korda nädalas, mis muudab selle kasutamise majanduslikult tasuvaks. Vastunäidustused: allergilised reaktsioonid amorolfiini suhtes, imikud ja väikelapsed. Lakk monoteraapiana on ette nähtud, kui kahjustatud on mitte rohkem kui 1–3 küüneplaati ja mitte rohkem kui 1/2 distaalsest otsast. Laialdasema küünekahjustuse korral võib amorolfiini kasutada ka koos süsteemsete antimükootikumidega.
Tsüklopiroks on fungistaatilise toimega. Aktiivne dermatomütseedi, pärmi- ja niitseente, hallitusseente, samuti mõnede gramnegatiivsete ja grampositiivsete bakterite vastu. Ciclopirox (lakk) kasutatakse monoteraapiana, kui distaalsest otsast ei mõjuta rohkem kui 1-3 küüneplaati rohkem kui 1/2 piirkonnast. Laialdasema küünekahjustuse korral võib tsiklopiroksi kasutada ka koos süsteemsete antimükootikumidega. Vastunäidustused: allergilised reaktsioonid tsüklopiroksile, imiku- ja varane lapsepõlv, rasedus ja imetamine.
Süsteemsete seenevastaste ravimite määramisel soovitatavate laboriuuringute loetelu.
- Kliiniline vereanalüüs.
- Üldine uriinianalüüs.
- Biokeemiline vereanalüüs (ALAT, AST, bilirubiin, kreatiniin).
- Kõhuõõne organite ja neerude ultraheli (eelistatav).
- rasedustest (soovitav).
Põhihaiguste ravi. Antimükootikumide kasutamise efektiivsus suureneb koos onühhomükoosi arengut soodustavate patoloogiliste seisundite korrigeerimisega. Enne antimükootilise ravi alustamist somaatiliste, endokriinsete, neuroloogiliste haiguste ja jäsemete vereringehäiretega patsientidel on vaja läbi viia uuring, et teha kindlaks peamine sümptomite kompleks, mis aitas kaasa dermatomükoosi tekkele. Seega on patogeneetilise ravi peamisteks eesmärkideks parandada mikrotsirkulatsiooni jäsemete distaalsetes osades, jäsemete venoosset väljavoolu, normaliseerida kilpnääret stimuleerivate hormoonide taset kilpnäärmehaigustega patsientidel, süsivesikute ainevahetust suhkurtõvega patsientidel jne. Paljude aastate uuringute tulemusena on kindlaks tehtud, et dermatomüoosi häire kujunemise üheks peamiseks põhjuseks on hüpofüüsi-hüpotalamuse-sugunäärmete süsteem. See põhjustab vereringehäireid distaalsetes jäsemetes, mikrotsirkulatsiooni häireid ja perifeerset innervatsiooni. Nende häirete korrigeerimiseks mõeldud meetmete komplekt hõlmab nõelravi, aju subkortikaalsete keskuste transkraniaalset elektrilist stimulatsiooni ning sümpaatilise ja parasümpaatilise autonoomse närvisüsteemi toimimist korrigeerivate ravimite väljakirjutamist. Kõik see võimaldab saavutada dermatomükoosi ravis kiirema kliinilise efekti. Patogeneetiline ravi on soovitatav määrata põhihaigustega dermatomükoosiga patsientidele enne etiotroopse ravi algust ja jätkata seda kogu seenevastaste ravimite võtmise ajal.
Sümptomaatiline ravi Dermatomükoos, mille eesmärk on vähendada patsientide subjektiivseid kaebusi ja haiguse objektiivseid ilminguid, ei saa asendada etiotroopset ravi. Kuid selle kasutamine koos seenevastaste ravimitega võimaldab kiiresti parandada patsientide seisundit, vähendada ebamugavustunnet ja kõrvaldada kosmeetilisi defekte. Onühhomükoosi korral põhjustavad patsientidele suurimat muret deformeerunud, oluliselt paksenenud (hüpertrofeerunud) küüneplaadid - onühhogrüfoos. Selle seisundi parandamiseks kasutatakse riistvaralist pediküüri. Hambaturbiini meenutava aparaadiga eemaldatakse lühikese aja jooksul mehaaniliselt küünte muutunud alad, hüperkeratootilised piirkonnad, sarvjas massid nahalt ja kallused. Sellisel juhul ei teki küünemaatriksi traumat ja patsient jääb pärast protseduuri toimima.
Küünte piiratud kahjustuste korral (mitte rohkem kui 3 küüneplaati ja mitte rohkem kui 1/2 pindalast distaalsest servast) kasutatakse paikseid preparaate. Soovitatav on ravi alustada küüneplaadi kahjustatud piirkonna puhastamisest riistvarapediküüri või keratolüütiliste vahenditega. Järgmisena kantakse kahjustatud küüneplaadile seenevastaseid ravimeid. Küüneplaadile kantakse 1-2 korda nädalas amorolfiini lahust, mis sisaldab tsüklopiroksi. Enne laki pealekandmist ei pea küüneplaati eelnevalt preparaadi kihtidest puhastama. Lakki kantakse iga päev, kuni terve küüneplaat täielikult kasvab. 7. päeval puhastatakse küüneplaat mistahes kosmeetilise küünelakieemaldaja abil. Kirjanduses on selle ravimeetodi tõhususe kohta vastuolulisi teateid. Patsientide paranemise protsent on näidustatud vahemikus 5–9 kuni 50%.
Sõrmede küüneplaatide ulatusliku kahjustuse korral peaks ravimeetmete kompleks hõlmama süsteemse antimükootikumi määramist, küünte puhastamist ja välist ravi seenevastaste ravimitega. Taasnakatumise vältimiseks on vaja ravida patsiendi kindaid ja desinfitseerida isiklikud hügieenitarbed (pesulapid, käterätikud, küüneviilid, riivid ja kaabitsad naha ja küünte töötlemiseks).
Mis tahes lokaliseerimisega onühhomükoosi raviks valitud ravim on terbinafiin. See on ette nähtud täiskasvanutele ja lastele kehakaaluga üle 10 kg, 250 mg päevas 6 nädala jooksul. Üle 2-aastastele lastele, kes kaaluvad alla 20 kg, määratakse terbinafiin 67,5 mg / kg päevas, 20–40 kg - 125 mg / kg päevas 6 nädala jooksul. Reservravimid on itrakonasooli ja flukonasooli sisaldavad tooted. Itrakonasooli kasutatakse kahes režiimis: 200 mg päevas 3 kuu jooksul või 200 mg kaks korda päevas 7 päeva jooksul esimesel ja viiendal nädalal alates ravi algusest. Itrakonasooli ei määrata lastel onühhomükoosi raviks. Flukonasooli soovitatakse võtta 150 mg üks kord nädalas 3–6 kuu jooksul.
Kompleksse ravi läbiviimine, mis koosneb süsteemse antimükootikumi võtmisest, küünte puhastamisest, seenevastaste ravimite paiksest kasutamisest, samuti epidemioloogilistest meetmetest, tagab jalgade onühhomükoosi ravi kõrge efektiivsuse. Terbinafiin on ette nähtud täiskasvanutele ja lastele kehakaaluga üle 10 kg 250 mg päevas 12 nädala jooksul või kauem. Üle 2-aastastele lastele, kes kaaluvad alla 20 kg, määratakse ravim 67,5 mg / kg päevas, 20–40 kg - 125 mg / kg päevas 12 nädala jooksul. Flukonasooli soovitatakse kasutada annuses 150–300 mg üks kord nädalas 6–12 kuu jooksul. Itrakonasooli kasutatakse kahes režiimis: 200 mg päevas 3 kuu jooksul või 200 mg kaks korda päevas 7 päeva jooksul esimesel, viiendal ja üheksandal nädalal. Kui kahjustatud on suured varbad, on soovitatav 4. pulssteraapia kuur läbi viia kolmeteistkümnendal nädalal ravi algusest. Itrakonasooli ei kasutata onühhomükoosi raviks lastel.
Onühhomükoosi mükoloogilise ravi kriteeriumid on küüneplaadi mikroskoopilise ja kultuurilise uurimise negatiivsed tulemused. Pärast ravi itrakonasooli ja terbinafiiniga ei kasva terved küüneplaadid täielikult tagasi, seega võib täielikku kliinilist taastumist täheldada alles 2–4 kuud pärast seenevastaste ravimite võtmise lõppu.















